Ngày nay, việc hiểu rõ về nhu mô não và những tổn thương liên quan là vô cùng quan trọng để chúng ta có thể chăm sóc và điều trị tốt hơn cho sức khỏe tinh thần và thể chất của chúng ta. Trong bài viết này, chúng ta sẽ khám phá về đụng dập nhu mô não, một loại tổn thương nguy hiểm và cách chẩn đoán bằng công nghệ MRI. Hãy cùng tìm hiểu thêm về chủ đề này nhé.
I. Đại cương
Đụng dập nhu mô não là một loại tổn thương thường gặp trong sự va chạm giữa nhu mô não với xương sọ hay màng cứng. Tổn thương có thể là dạng trượt hoặc do vỏ não bị gắn chặt vào màng não, gây tổn thương đến nhu mô não bên dưới vỏ não. Thường gặp ở các vị trí như thùy thái dương, thùy trán, cạnh đường giữa hoặc ngay tại vùng vỡ, lún sọ.

II. Chẩn đoán CLVT
* Đặc điểm hình ảnh
- Vùng nhu mô não bị tổn thương thường không đồng nhất, có những ổ tăng tỷ trọng tự nhiên do máu tụ xen kẽ giữa các ổ giảm tỷ trọng của nhu mô não phù nề.
- Hình dạng và tỷ trọng của vùng tổ thương sẽ biến đổi theo sự lan rộng và thoái triển của khối máu tụ.
- Ran chiếu không rõ ràng, bờ không đều.
- Mất ranh giới giữa vỏ và dưới vỏ.
- Phù nề xung quanh.
- Hiệu ứng khối: đè ép não thất, đẩy đường giữa.
=> Chẩn đoán các trường hợp lâm sàng như sau:
- Case lâm sàng 1:
- Case lâm sàng 2:
- Case lâm sàng 3:
- Case lâm sàng 4:
- Case lâm sàng 5:
* Sản phẩm chảy máu

* Giai đoạn tụ máu
- Giai đoạn tối cấp (< 12h - 1 ngày): có thể có mật độ tương tự nhu mô não bình thường (45-60HU) hoặc các nốt nhỏ có mật độ tăng cao hơn.
- Giai đoạn cấp tính (< 1-3 ngày): khối tăng tỷ trọng trong nhu mô (80HU). Có các tổn thương mới xuất hiện và tổn thương cũ lớn hơn, rõ hơn tạo thành khối máu tụ rõ.
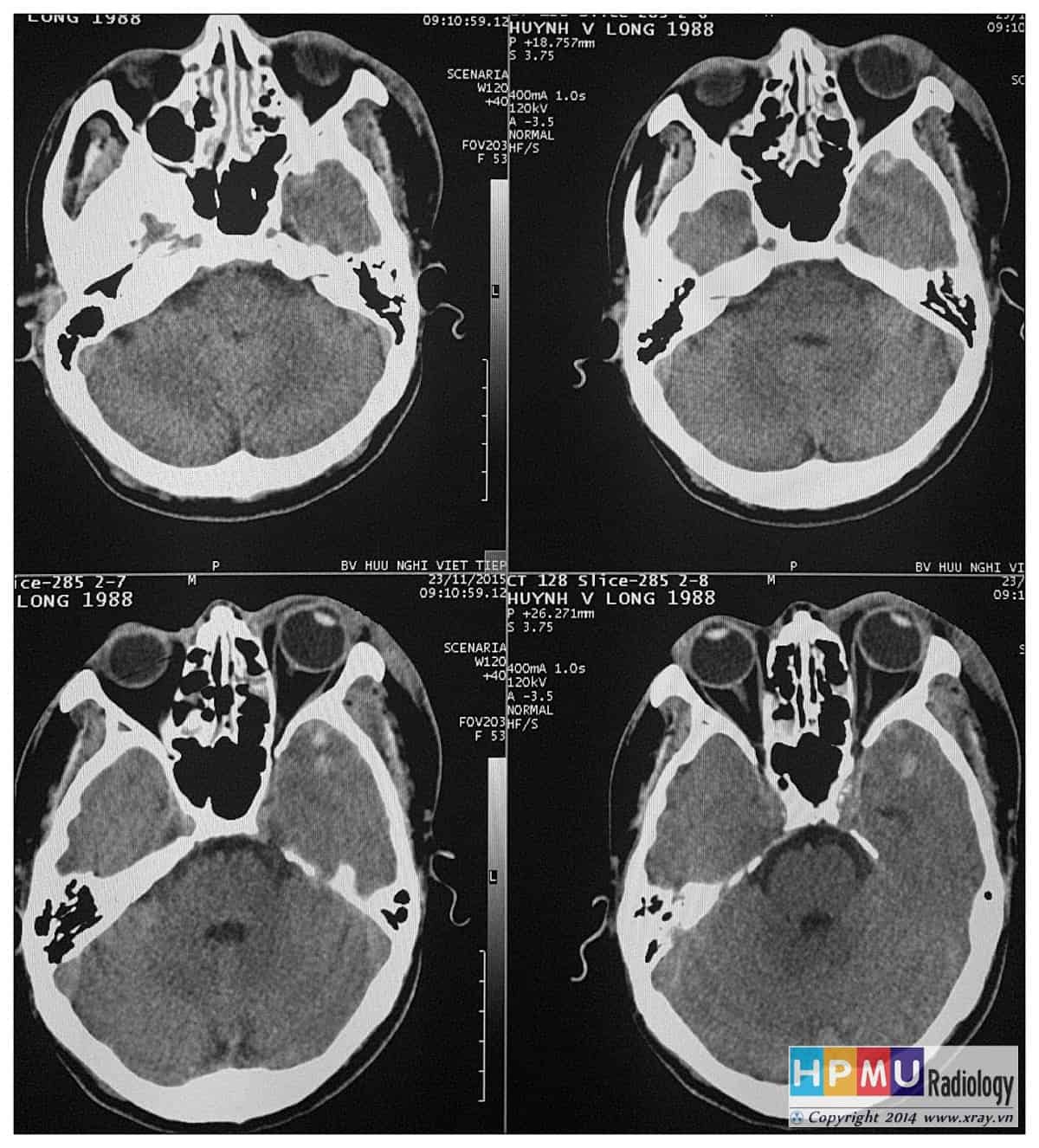
Đánh giá trên các hướng cắt khác nhau để tránh bỏ qua các vị trí tổn thương kín đáo.
- Giai đoạn bán cấp (3-14 ngày): theo thời gian, khối máu tụ mất dần tỷ trọng => hình ảnh trở nên nhuyễn não.
=> Các phân biệt với ổ đụng dập cũ:
- Viêm não: không có tiền sử chấn thương, ảnh hưởng chất trắng nhiều hơn.
- Nhồi máu não: không có tiền sử chấn thương, hình ảnh có sự giảm mạnh độ sáng, liên quan cả chất xám và chất trắng, theo vùng phân bố mạch máu.
- U não: có tính chất bắt quang sau tiêm, hiệu ứng khối...
* Tổn thương phối hợp
- Chảy máu dưới nhện, tụ máu não thất, tụ máu màng não.
=> Chẩn đoán các trường hợp lâm sàng như sau:
-
Case lâm sàng 1:
-
Tụ máu dưới da đầu, vỡ xương hộp sọ, dị vật kim khí.
III. Phân biệt
* Xuất huyết não
- Ổ máu tụ do tai biến mạch não thường nằm sâu trong vùng nhân xám trung ương, trong khi ổ máu tụ do chấn thương thường nằm gần các vùng mà lực tác động.
- Tràn máu não thất và xuất huyết trong vùng nhân xám trung ương rất hiếm gặp trong chấn thương sọ não.

* Nhồi máu chuyển dạng
- Nhồi máu chuyển dạng chảy máu: khối chảy máu trong vùng tổn thương nhồi máu giảm tỷ trọng cả chất trắng và chất xám vỏ não, thuộc vùng cấp máu động mạch.

* U não chảy máu
- Không có tiền sử chấn thương, không có tổn thương phần mềm.
- Vùng phù não rộng.
- Tổn thương u ngấm thuốc sau tiêm.
* Cavernoma
- Không có tiền sử chấn thương, không có tổn thương phần mềm.
- Thường có tổn thương kèm theo vôi hóa.
- Phù não không rõ.

* Phình động mạch não
- Túi phình chưa vỡ thường có hình dạng tròn hoặc bầu dục, ranh giới rõ ràng, không có hiệu ứng khối.
- Túi phình vỡ thường đi kèm với tụ máu xung quanh túi phình và chảy máu dưới nhện.
IV. Chẩn đoán MRI
Tín hiệu của vùng đụng dập chảy máu trong nhu mô não phản ánh đặc tính nhiễm từ của những sản phẩm hemoglobin trong máu cục.


- Giai đoạn tối cấp (< 24h - oxyhemoglobin nội bào):
- T1W: đồng hoặc giảm tín hiệu.
- T2W: đồng hoặc tăng tín hiệu.
- T2*: cạnh giảm tín hiệu ngoại vi không liên tục.
- Tăng tín hiệu trên DWI, giảm trên ADC.
- Trong giai đoạn này, nếu oxyhemoglobin chuyển thành deoxyhemoglobin, tín hiệu giảm trên T1W và T2W. Quá trình này xảy ra trước tiên ở vùng ngoại vi, vì vậy chúng ta có thể thấy cạnh giảm tín hiệu trên T1W và T2W.
=> Chẩn đoán các trường hợp lâm sàng như sau:
- Case lâm sàng 1:
- Case lâm sàng 2:
- Giai đoạn cấp (1-3 ngày - Deoxyhemoglobin nội bào):
- T1W: tín hiệu trung bình hoặc giảm tín hiệu.
- T2W: giảm tín hiệu.
- T2*: giảm tín hiệu trên toàn bộ vùng.
- Giảm tín hiệu trên DWI và ADC.
- Khi deoxyhemoglobin chuyển thành methemoglobin nội bào, tín hiệu sẽ trở nên sáng hơn trên T1W nhưng vẫn tối trên T2W. Khi quá trình chuyển đổi này xảy ra, có một thời điểm khối máu tụ có tín hiệu đồng nhất trên T1W và cạnh giảm tín hiệu trên T1W.
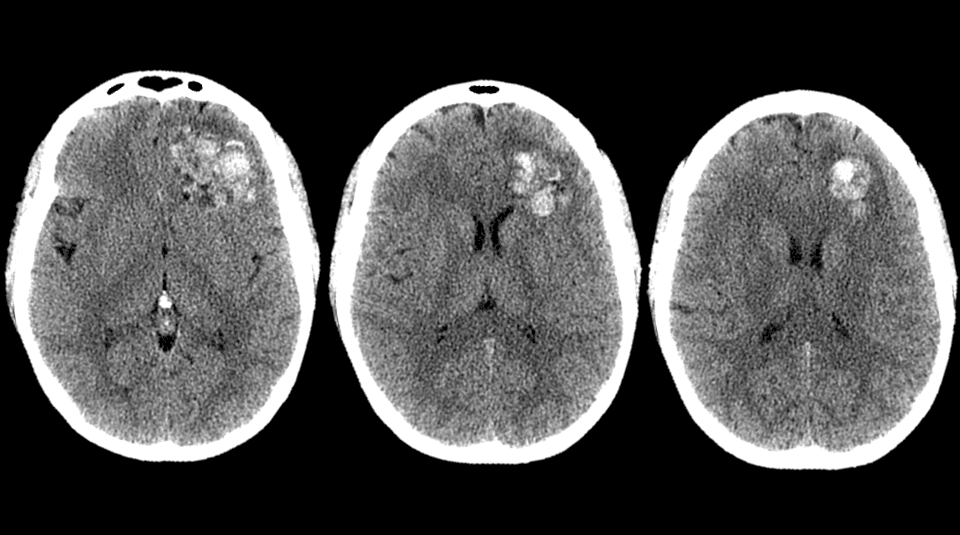
=> Chẩn đoán các trường hợp lâm sàng như sau:
- Case lâm sàng 1:
- Giai đoạn bán cấp sớm (3-7 ngày - Methemoglobin nội bào):
- T1W: tiến triển từ tín hiệu đồng đều đến tăng tín hiệu.
- T2W: giảm tín hiệu.
- T2*: vùng giảm tín hiệu trên toàn bộ.
- Giảm tín hiệu trên DWI và ADC.
- Giai đoạn bán cấp muộn (7-14 ngày - methemoglobin tự do):
- T1W: vùng tăng tín hiệu ngày càng mở rộng.
- T2W: trung tâm tăng tín hiệu, cạnh giảm tín hiệu.
- T2*: cạnh giảm tín hiệu liên tục.
- Tăng tín hiệu trên DWI, giảm tín hiệu trên ADC.
=> Chẩn đoán các trường hợp lâm sàng như sau:
- Case lâm sàng 1:
- Case lâm sàng 2:
- Giai đoạn mãn (> 14 ngày - Hemosiderin):
- Vùng ngoại vi: đồng hoặc giảm tín hiệu trên T1W, giảm tín hiệu trên T2W.
- Vùng trung tâm: đồng hoặc giảm tín hiệu trên T1W, tăng tín hiệu trên T2W.
- T2*: giảm tín hiệu ở vùng ngoại vi.
- Giảm tín hiệu trên DWI, tăng trên ADC.

Tài liệu tham khảo
- Intracranial hemorrhage made easy - a semiological approach on CT and MRI - C. Scheau, A. E. Ghergus, G. Popa, E. M. Preda
- Brain Contusion Imaging - Denise L Morales, MD; Chief Editor: James G Smirniotopoulos
- Traumatic Brain Injury: Imaging Patterns and Complications - Andrew D. Schweitzer, Sumit N. Niogi, Christopher T. Whitlow, A. John Tsiouris
- Imaging Evaluation of Acute Traumatic Brain Injury - Christopher A. Mutch, MD, PhD, PGY5 Radiology Resident, Jason F. Talbott, MD
- Traumatic brain injury: what every radiologist should know - A. Manzella, I. D. S. C. Oliveira, A. Alcoforado, R. Gonçalves dos Santos
- Intracranial hemorrhage: principles of CT and MRI interpretation - P M Parizel, S Makkat, E Van Miert, J W Van Goethem
- All that bleeds is not black: susceptibility weighted imaging of intracranial hemorrhage and the effect of T1 signal - Michael B Salmela, Shri H Krishna, Douglas J Martin
